Информация для пациентов
Алгоритм льготного лекарственного обеспечения пациентов в Республике Коми
- Обеспечение пациентов, имеющих право на льготное лекарственное обеспечение, препаратами и изделиями медицинского назначения осуществляется в рамках реализации Федерального закона от 17.07.1999г. № 178-ФЗ «О государственной социальной помощи» (по инвалидности) и постановления Правительства Российской Федерации от 30.07.1994г. № 890 «О государственной поддержке развития медицинской промышленности и улучшении обеспечения населения и учреждений здравоохранения лекарственными средствами и изделиями медицинского назначения» (по соответствующей категории заболеваний) по заявкам медицинских организаций, которые, в свою очередь, формируются в пределах выделяемого финансирования.
- При наличии у пациента права на льготное лекарственное обеспечение и соответствующих показаний ему оформляются бесплатные рецепты.
- С выписанным рецептом пациенту необходимо обратиться в аптечное учреждение по месту жительства для получения назначенных препаратов.
- В случае отсутствия назначенного препарата в аптеке на момент обращения пациента, рецепт в обязательном порядке необходимо поставить «на контроль» (для отсроченного обслуживания), о чем делается отметка в соответствующем журнале. Кроме прочего, пациенту необходимо будет указать свой контактный номер телефона для связи. При поступлении препарата пациент по телефону будет проинформирован сотрудником аптечной организации и приглашен для обеспечения.
- В случае возникновения затруднений в получении необходимой медицинской продукции пациентам следует обращаться к руководству аптечной организации или заместителю главного врача по лекарственному обеспечению медицинского учреждения.
ВНИМАНИЕ!
"129"- Бесплатный «Телефон доверия» Государственного учреждения «Коми Республиканская психиатрическая больница» со стационарных телефонов по Республике Коми.
Высококлассные специалисты (психологи, психотерапевты и врачи-психиатры) окажут конфиденциальную, анонимную помощь во всех случаях возникновения стрессовых состояний при трудных психологических проблемах, конфликтах на работе, в семье, при межличностных проблемах, при наличии тяжёлых болезней и других жизненных ситуациях, вызывающих психологические кризисы.
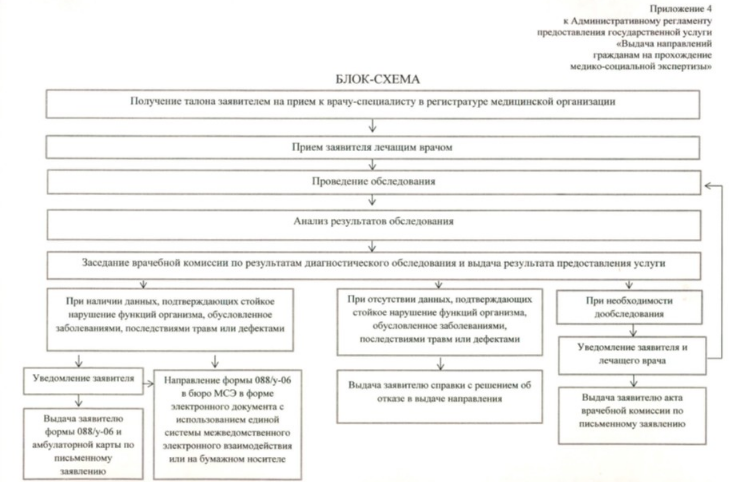
Схема (алгоритм) выдачи направления гражданам на прохождение медико-социальной экспертизы
Памятка по профилактике малярии
Малярия – паразитарная тропическая болезнь, характеризующаяся приступами лихорадки, анемией и увеличением селезенки. Существует 4 вида малярии: тропическая, трехдневная, четырехдневная и овале-малярия. Наиболее тяжелая – тропическая. Малярия передается от больного человека к здоровому при кровососании самок комаров. Существует и еще два пути заражения – при переливании крови и внутриутробный, когда больная малярией женщина заражает своего будущего ребенка. Попавшие, в организм человека во время укуса малярийных комаров паразиты циркулируют в крови, а затем заносятся в печень, в клетках которой и развиваются.
Инкубационный (скрытый) период развития паразитов колеблется от семи дней до трех лет. Такая амплитуда зависит от вида малярии, при тропической малярии инкубационный период короткий. Болезнь начинается с симптомов общей интоксикации (слабость, разбитость, сильная головная боль, познабливание). Затем наступают повторяющиеся приступы лихорадки, температура тела поднимается до 40 градусов и выше, держится несколько часов и сопровождается ознобом и сильным потоотделением в конце приступа. Если отмечается четкое повторение таких приступов через определенное время – ежедневно (через день или через два дня), следует подумать о возможном заболевании малярией и незамедлительно обратиться за медицинской помощью.
Тропическая малярия наиболее тяжелая форма малярии. Инкубационный период колеблется от 8 до 16 дней. За 3-4 дня до развития клинических симптомов могут отмечаться головная боль, утомляемость, тошнота, снижение аппетита. Начальные проявления характеризуются выраженным ознобом, чувством жара, сильной головной болью. В ряде случаев приступы малярии наступают без озноба. Лихорадка в начале заболевания может быть постоянной без выраженных приступов, что затрудняет диагностику. При поздней диагностике и задержке с лечением тропическая малярия принять «злокачественное течение». Особенно увеличивается риск развития «злокачественной» малярии при задержке с лечением более 6 дней от начала болезни. Летальность при тропической малярии колеблется от 10 до 40% в зависимости от времени начала лечения, правильного подбора противомалярийных препаратов и оснащенности клиники. Дети, беременные женщины и не иммунные взрослые более подвержены развитию тяжелой тропической малярии. Церебральная малярия -наиболее частое осложнение тропической малярии, при этом характерны судороги, ригидность, кровоизлияния в сетчатку.
Паразиты малярии находятся в крови больного человека и могут быть обнаружены только при исследовании крови под микроскопом. Лечение этой опасной болезни осуществляется с учетом вида возбудителя и его чувствительности к химиопрепаратам.
С целью профилактики малярии необходимо заблаговременно до выезда в эндемичные по малярии страны принимать противомалярийные препараты.
По данным ВОЗ эндемичными по малярии странами являются:
В Азии и Океании: Афганистан, Бангладеш, Бутан, Вануату, Вьетнам, Индия, Индонезия, Восточный Тимор, Иран, Ирак, Йемен, Камбоджа, КНР, Лаос, Малайзия, Мьянма (Мьянмар), Непал, ОАЭ, Оман, Пакистан, Папуа-Новая Гвинея, Саудовская Аравия, Соломоновы острова, Сирия, Таиланд, Филиппины, Шри-Ланка, Таджикистан, Туркменистан, некоторые районы Турции.
В Африке: Алжир, Ангола, Бенин, Ботсвана, Буркина-Фасо, Бурунди, Габон, Гана, Гвинея, Гвинея-Бисау, Джибути, Египет, Заир, Замбия, Зимбабве, Камерун, Кабо-Верде, Кения, Коморские острова, Конго, Кот-д’Ивуар, Либерия, Маврикий, Мавритания, Мадагаскар, Малави, Мали, Марокко, Мозамбик, Намибия, Нигер, Нигерия, Сан-Томе, Принсипи, Свазиленд, Сенегал, Сомали, Судан, Сьерра-Леоне, Танзания, Того, Уганда, Центрально-Африканская республика, Чад, Экваториальная Гвинея, Эритрея, Эфиопия, ЮАР,
Центральной и Южной Америки – Аргентина, Белиз, Боливия, Бразилия, Венесуэла, Гаити, Гайана, Гватемала, Гвиана Французская, Гондурас, Доминиканская республика, Колумбия, Коста-Рика, Мексика, Никарагуа, Панама, Парагвай, Перу, Суринам, Эквадор, Эль Сальвадор;
В Европе: Азербайджан, Армения, Таджикистан, Туркменистан, некоторые районы Турции.
Выезжающим за рубеж необходимо помнить:
- при выборе страны для туристической поездки получить информацию в туристических фирмах, организующих путешествия, о наличии в ней опасности инфицирования малярией;
- за 1-2 недели до прибытия в неблагополучную по малярии страну начать прием лекарственного препарата, рекомендованного врачом, продолжить его прием во время нахождения в стране, а также после возвращения в течение 4-6 недель;
- во время пребывания в стране применять репелленты (средства, отпугивающие комаров), нанося их на открытые участки тела, а также пропитывать ими одежду;
- при любом заболевании с повышением температуры тела в течение 3 лет после возвращения из страны, неблагополучной по малярии, сообщать об этом лечащему врачу.
Для индивидуальной защиты от укусов комаров нужно использовать реппеленты в виде гелей, аэрозолей, кремов, которые наносят на открытые участки тела перед пребыванием на открытом воздухе (срок – 3-4 часа).
Для предупреждения залёта комаров в жилые помещения окна и двери следует закрыть сеткой. При обнаружении комаров в помещениях их нужно уничтожить с помощью электроспиралей с инсектицидной таблеткой, включаемых в сеть, или обработки стен аэрозольным баллончиком со специальным веществом – пиретроидом. Для предохранения от укуса комаров во время сна можно использовать полог, края которого заправляют под матрац.
ПРЕДОХРАНЯЯ СЕБЯ ОТ УКУСОВ КОМАРОВ, ВЫ ИЗБЕГАЕТЕ ЗАРАЖЕНИЯ МАЛЯРИЕЙ ПРИ ПРОЖИВАНИИ В ОЧАГАХ ИНФЕКЦИИ!
Памятка для населения по клещевому энцефалиту
Весной, с приходом теплых погожих дней, горожане, уставшие от долгой северной зимы, устремляются на дачи и в лес. Важно помнить, что общение с природой может омрачиться из-за встречи с иксодовыми клещами - переносчиками тяжелейших инфекционных заболеваний: клещевого энцефалита и боррелиоза. Обитают клещи в зарослях кустарника, в лиственных, особенно в захламленных лесах, березовых рощах, причем практически всегда недалеко от населенных пунктов и дорог. К счастью, они почти не встречаются на открытых солнечных полянах с невысокой травой.
Попав на человека, клещ проникает под одежду и присасывается чаще всего в области шеи, груди, подмышечных впадинах, волосистой части головы, иногда в паховой области. При укусе клеща происходит заражение человека клещевым энцефалитом - тяжелым инфекционным заболеванием, поражающим центральную нервную систему. Возбудитель заболевания - вирус, переносчиками и хранителями которого являются клещи.
Заражение человека происходит во время присасывания клеща. Скрытый (инкубационный) период длится 7-12 дней, реже – до 30 дней. Длительность инкубационного периода зависит от ряда причин: восприимчивости и устойчивости организма человека, от степени инфицированности клеща и от многого другого. На территории Республики Коми в 2013 г. было зафиксировано 1588 случаев присасывания клещей.
Клещевой энцефалит – заболевание, ежегодно уносящее по нескольку десятков человеческих жизней в масштабе Российской Федерации. Центральные и южные районы Республики Коми являются ареалом обитания клеща, поэтому проблема клещевого энцефалита крайне актуальна для нашего региона. В 2013 г. зафиксировано 12 случаев клещевого энцефалита, 1 из которых закончился летальным исходом, и 10 случаев боррелиоза (Болезнь Лайма).
Клещевой энцефалит имеет выраженную сезонность: заболевания появляются в мае, затем их число нарастает и достигает максимума в летние месяцы. Возможны заболевания в сентябре и октябре. Развитие заболевания возможно по нескольким вариантам:
- лихорадочная форма заболевания протекает с высокой температурой тела, сильной головной болью, болями в мышцах с общетоксическими симптомами и отсутствием поражения нервной системы.
- другая форма заболевания характеризуется развитием менингита или энцефалита с появлением высокой лихорадки, сильных головных болей с рвотой и поражением головного мозга, например, в виде нарушения зрения, слуха, затруднений глотания, нарушения речи.
- третья форма развития заболевания протекает с развитием поражения нервной системы в виде параличей конечностей.
Меры индивидуальной защиты и современная вакцинация от нападения иксодовых клещей – это основы профилактики клещевого энцефалита. Доказано, что клещ в поисках открытого места для укуса ползет по одежде снизу вверх. Поэтому брюки необходимо заправлять в сапоги, а рубашку – в брюки. Манжеты рукавов должны плотно облегать запястья. Плечи и шея должны быть закрыты. Обязателен головной убор. Для отпугивания клещей обрабатывайте одежду репеллентами. На упаковке репеллента должна быть маркировка, подтверждающая эффективность против клещей.
Укус и присасывание клеща для человека безболезненно, поэтому всегда есть риск не заметить этот факт. При длительном пребывании в лесу необходимо проводить самоосмотры и взаимоосмотры. Следует особо обращать внимание на волосистые части тела, кожные складки, ушные раковины, подмышечные и паховые области.
Если клещ все-таки присосался, то необходимо обратиться к медицинскому работнику для удаления клеща в асептических условиях. От длительности нахождения клеща зависит доза олученного человеком вируса. Если медицинская помощь временно недоступна, то необходимо захватив пинцетом головку клеща (находится в глубине ранки), вытащить насекомое. Обязательно надеть перчатки. После удаления обработать место укуса с помощью мыла и воды, смазать йодом. Удаленного клеща необходимо сдать на обследование в вирусологическую лабораторию по адресу: г.Сыктывкар, ул. Орджоникидзе, д. 71. после удаления клеща в травмпункте производится экстренная профилактика иммуноглобулином или йодантипирином по определенной схеме. Больший эффект иммуноглобулин оказывает, если введен в первые 3 дня после укуса. В течение последующих 3-х недель необходимо измерять температуру тела дважды в день, следить за самочувствием. При появлении первых симптомов заболевания срочно обратиться к врачу!
Но самая надежная профилактика - прививки против клещевого энцефалита, которые проводятся взрослым и детям с трехлетнего возраста. Курс вакцинации состоит из 3 прививок: в октябре-ноябре: в октябре-ноябре, через 5-7 месяцев и еще через год. У импортных вакцин есть более ускоренная схема вакцинации. последняя прививка должна быть произведена не позднее, чем за 14 дней до начала сезона активности клещей. Ревакцинация через каждые 3 года. Лица, своевременно и правильно привитые, болеют лишь в исключительных случаях, в легкой форме, не оставляющей никаких последствий после перенесенного заболевания.
Подробно о мерах защиты от клещевого энцефалита и боррелиоза также можно узнать в видеоролике на сайте ГБУЗ РК «Коми республиканская больница» в разделе «Видео» по адресу http://ribkomi.ru/index/0-86
Ответственное выполнение приведенных рекомендаций поможет Вам предохранить себя от тяжелого заболевания, каким является клещевой энцефалит!
Памятка по профилактике кишечных инфекций
К кишечным инфекциям относятся дизентерия, брюшной тиф, паратифы А и Б, холера, гастроэнтерит, пищевые токсикоинфекции, вирусный гепатит А, вирусные диареи. Основными проявлениями заболевания кишечными инфекциями, на которые следует обращать внимание, являются слабость, вялость, плохой аппетит, диарея, рвота, боли в животе, может повыситься температура и появиться озноб.
Для всех этих заболеваний характерным является проникновение возбудителей через рот и размножение их в кишечнике человека, откуда они с выделениями вновь попадают во внешнюю среду: почву, воду, на различные предметы и продукты питания.
Возбудители кишечных инфекций обладают высокой устойчивостью во внешней среде, сохраняя свои болезнетворные свойства в течение от нескольких дней до нескольких недель, и даже месяцев. Еще более устойчивы во внешней среде патогенная кишечная палочка, возбудители брюшного тифа, вирусного гепатита, вирусы.
В пищевых продуктах возбудители кишечных инфекций не только сохраняются, но и активно размножаются, не меняя при этом внешнего вида и вкуса продукта.
Но при действии высокой температуры, например при кипячении, возбудители кишечных инфекций погибают.
Источником заражения кишечными инфекциями является человек – больной или бактерионоситель (практически здоровый человек, в организме которого находятся возбудители кишечных инфекций).
Восприимчивость людей к кишечным инфекциям довольно высокая. Особенно подвержены им дети. В условиях несоблюдения мер общественной и личной гигиены кишечные инфекции проявляют высокую контагиозность, могут быстро распространяться среди окружающих больного (бактерионосителя) лиц и вызывать массовые заболевания людей.
Наибольший подъем заболеваемости кишечными инфекциями наблюдается в летне-осенний период, что связано с выездами на отдых, потреблением овощей и фруктов, уличной торговлей скоропортящимися продуктами, нарушением водного режима и др. Возбудители острых кишечных инфекций могут находиться на различных предметных поверхностях, овощах, ягодах, фруктах. Заражение различных предметов и пищевых продуктов может произойти при загрязнении их руками, а также при неправильной транспортировке, хранении.
Опасность заражения кишечными инфекциями представляют продукты (блюда из них), употребляемые в холодном виде, без тепловой обработки, например, салаты, заливные, молоко и молочные продукты, мясные полуфабрикаты.
Одним из факторов заражения и распространения кишечных инфекций является вода. Опасность заражения кишечными инфекциями представляет употребление для питья, мытья посуды, рук, овощей и фруктов воды открытых водоемов, талой воды. Заражение может произойти при купании в открытых водоемах.
К заражению кишечными инфекциями может привести употребление воды из колодца, если колодец неправильно построен или неправильно используется (отсутствует глиняный замок, колодец находится вблизи уборных, жители берут воду индивидуальными ведрами, стирают белье и моют посуду в непосредственной близости от колодца).
Профилактика кишечных инфекций включает простые правила гигиены:
-обязательное тщательное мытье рук с мылом перед приготовлением, приемом пищи и после туалета;
-коротко стричь и содержать в чистоте ногти;
-воду для питья употреблять кипяченную, бутилированную или из питьевого фонтанчика с системой доочистки водопроводной воды;
-овощи и фрукты, в том числе цитрусовые и бананы употреблять только после мытья их чистой водой и ошпаривания кипятком;
-разливное молоко употреблять после кипячения;
-творог, приготовленный из сырого молока или развесной, лучше употреблять только в виде блюд с термической обработкой;
-все пищевые продукты следует хранить в чистой закрывающейся посуде;
-скоропортящиеся продукты сохранять в холодильниках в пределах допустимых сроков хранения;
-хлеб нужно носить из магазина в пакете отдельно от других продуктов;
-обязательны соблюдение чистоты в жилище, частое проветривание, ежедневное проведение влажной уборки;
-следует оберегать от мух пищевые продукты, сразу мыть грязную посуду;
-надо систематически опорожнять и мыть емкости для сбора для бытовых отходов;
-в целях борьбы с мухами следует защищать оконные проемы сеткой;
-купаться в открытых водоемах в летний период года можно только в специально отведенных местах;
-на вокзалах, в аэропортах, местах массового отдыха при питье бутилированной, газированной воды пользуйтесь одноразовым стаканчиком или индивидуальным поильником;
-при пользовании колодцем, брать воду из него только ведром общего пользования, а не личным.
При возникновении признаков кишечной инфекции следует немедленно обратиться за медицинской помощью к врачу, выполнять и соблюдать его назначения и рекомендации. Никакого самолечения, не принимать самостоятельно никаких лекарств, особенно антибиотиков! Можно давать обильное питье.
Несвоевременное обращение за медицинской помощью может отрицательно сказаться на здоровье и привести к заражению окружающих.
Правила госпитализации. Режим стационарного отделения
Условия и порядок предоставления бесплатной стационарной медицинской помощи дерматовенерологического профиля:
- Госпитализация в стационарное отделение ГБУЗ РК «РКВД» ( г. Сыктывкар, ул. Пушкина, 120) проводится по клиническим показаниям, требующим проведения интенсивных методов диагностики и лечения, круглосуточного наблюдения, а также по эпидемическим показаниям с целью изоляции больного;
- Пациент должен быть осмотрен врачом в приемном отделении не позднее 30 минут с момента обращения, при угрожающих жизни состояниях - незамедлительно.
- Пациенты могут быть размещены в палатах не более чем на 4 места;
- Больные, матери при госпитализации с ребенком по медицинским показаниям, обеспечиваются питанием в соответствии с физиологическими нормами в объеме финансовых средств, выделенных на эти цели; обеспечиваются лечебным питанием в соответствии с физиологическими нормами, утвержденными Министерством здравоохранения и социального развития Российской Федерации;
- Больные обеспечиваются медикаментами, изделиями медицинского назначения и расходными материалами осуществляется в соответствии с утвержденным Перечнем;
- Одному из родителей (усыновителю, опекуну) или иному члену семьи по усмотрению родителей (усыновителей, опекунов), осуществляющему уход за ребенком, предоставляется право находиться с больным ребенком с получением листка временной нетрудоспособности в порядке, установленном действующим законодательством.
- При госпитализации ребенка в возрасте до 15 лет обязательно присутствие одного из законных представителей ребенка для оформления информированного согласия на проведение диагностических и лечебных мероприятий. Пациенты в возрасте старше 15 лет подписывают информированное согласие самостоятельно.
- Перевод в другое медицинское учреждение осуществляется при наличии показаний.
- Перечень документов, которые необходимо иметь пациентам при поступлении в стационар ГБУЗ РК «РКВД»:
- направление на госпитализацию в стационар ГБУЗ РК «РКВД» (выписка из медицинской карты амбулаторного, стационарного больного Ф. 027-у);
- документ, удостоверяющий личность (паспорт или его заменяющий документ, для детей - свидетельство о рождении);
- полис обязательного медицинского страхования;
- страховое свидетельство государственного пенсионного фонда (СНИЛС);
- данные о прохождении флюорографического обследования в течение одного года;
- заключение смежных специалистов (по профилю) при наличии сопутствующих соматических заболеваний;
- справка об отсутствии контакта с инфекционными заболеваниями в течение двух недель (в случае госпитализации ребенка);
- справка о проведенных пробах Манту ( в случае госпитализации ребенка).
КАК ЗАЩИТИТЬСЯ ОТ ГРИППА A (H1N1)2009?
Вирус гриппа A (H1N1) легко передается от человека к человеку и вызывает респираторные заболевания разной тяжести. Симптомы заболевания аналогичны симптомам обычного (сезонного) гриппа. Тяжесть заболевания зависит от целого ряда факторов, в том числе от общего состояния организма и возраста.
Предрасположены к заболеванию: пожилые люди, маленькие дети, беременные женщины и люди, страдающие хроническими заболеваниями (астмой, диабетом, сердечно-сосудистыми заболеваниями), и с ослабленным иммунитетом.
ПРАВИЛО 1. МОЙТЕ
Часто мойте руки с мылом.
Чистите и дезинфицируйте поверхности, используя бытовые моющие средства.
Гигиена рук - это важная мера профилактики распространения гриппа. Мытье с мылом удаляет и уничтожает микробы. Если нет возможности помыть руки с мылом пользуйтесь спирт содержащими или дезинфицирующими салфетками.
Чистка и регулярная дезинфекция поверхностей (столов, дверных ручек, стульев и др.) удаляет и уничтожает вирус.
ПРАВИЛО 2. СОБЛЮДАЙТЕ РАССТОЯНИЕ И ЭТИКЕТ
Избегайте близкого контакта с больными людьми. Соблюдайте расстояние не менее 1 метра от больных.
Избегайте поездок и многолюдных мест.
Прикрывайте рот и нос платком при кашле или чихании.
Избегайте трогать руками глаза, нос или рот. Гриппозный вирус распространяется этими путями.
Не сплевывайте в общественных местах.
Надевайте маску или используйте другие подручные средства защиты, чтобы уменьшить риск заболевания.
Вирус легко передается от больного человека к здоровому воздушно-капельным путем (при чихании, кашле), поэтому необходимо соблюдать расстояние не менее 1 метра от больных. При кашле, чихании следует прикрывать рот и нос одноразовыми салфетками, которые после использования нужно выбрасывать. Избегая излишние посещения многолюдных мест, уменьшаем риск заболевания.
ПРАВИЛО 3. ВЕДИТЕ ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ
Здоровый образ жизни повышает сопротивляемость организма к инфекции. Соблюдайте здоровый режим, включая полноценный сон, потребление пищевых продуктов богатых белками, витаминами и минеральными веществами, физическую активность.
КАКОВЫ СИМПТОМЫ ГРИППА А (H1N1)2009?
Самые распространённые симптомы гриппа А(Н1N1)2009:
• высокая температура тела (97%),
• кашель (94%),
• насморк (59%),
• боль в горле (50%),
• головная боль (47%),
• учащенное дыхание (41%),
• боли в мышцах (35%),
• конъюнктивит (9%).
В некоторых случаях наблюдались симптомы желудочно-кишечных расстройств (которые не характерны для сезонного гриппа): тошнота, рвота (18%), диарея (12%).
Осложнения гриппа А(Н1N1)2009:
Характерная особенность гриппа А(Н1N1)2009 — раннее появление осложнений. Если при сезонном гриппе осложнения возникают, как правило, на 5-7 день и позже, то при гриппе А(Н1N1)2009 осложнения могут развиваться уже на 2-3-й день болезни.
Среди осложнений лидирует первичная вирусная пневмония. Ухудшение состояния при вирусной пневмонии идёт быстрыми темпами, и у многих пациентов уже в течение 24 часов развивается дыхательная недостаточность, требующая немедленной респираторной поддержки с механической вентиляцией лёгких.
Быстро начатое лечение способствует облегчению степени тяжести болезни.
ЧТО ДЕЛАТЬ В СЛУЧАЕ ЗАБОЛЕВАНИЯ ГРИППОМ?
Оставайтесь дома и срочно обращайтесь к врачу.
Следуйте предписаниям врача, соблюдайте постельный режим и пейте как можно больше жидкости.
Избегайте многолюдных мест. Надевайте гигиеническую маску для снижения риска распространения инфекции.
Прикрывайте рот и нос платком, когда чихаете или кашляете. Как можно чаще мойте руки с мылом.
ЧТО ДЕЛАТЬ ЕСЛИ В СЕМЬЕ КТО-ТО ЗАБОЛЕЛ ГРИППОМ?
Выделите больному отдельную комнату в доме. Если это невозможно, соблюдайте расстояние не менее 1 метра от больного.
Ограничьте до минимума контакт между больным и близкими, особенно детьми, пожилыми людьми и лицами, страдающими хроническими заболеваниями.
Часто проветривайте помещение.
Сохраняйте чистоту, как можно чаще мойте и дезинфицируйте поверхности бытовыми моющими средствами.
Часто мойте руки с мылом.
Ухаживая за больным, прикрывайте рот и нос маской или другими защитными средствами (платком, шарфом и др.).
Ухаживать за больным должен только один член семьи.
Целевые показатели критериев доступности и качества медицинской помощи
(Постановление Правительства РК № 544 от 22.12.2015 г.).
В целях комплексной оценки доступности и качества оказанной населению медицинской помощи устанавливаются целевые индикаторы следующих показателей:
|
N п/п |
Наименование показателя |
всего |
городское население |
сельское население |
|
1. |
Удовлетворенность населения медицинской помощью, в том числе городского, сельского (процентов от числа опрошенных) |
44 |
44 |
44 |
|
2. |
Количество обоснованных жалоб, в том числе на отказ в оказании медицинской помощи, оказываемой в рамках территориальной программы |
10 |
||
|
3. |
Смертность населения, в том числе городского, сельского населения (число умерших на 1000 человек населения) |
11,9 |
10,8 |
16,3 |
|
4. |
Смертность населения от болезней системы кровообращения, в том числе городского, сельского населения (число умерших на 100 тыс. человек населения) |
504,1 |
500,2 |
618,1 |
|
5. |
Смертность населения от новообразований, в том числе от злокачественных, в том числе городского, сельского населения (число умерших от новообразований, в том числе от злокачественных, на 100 тыс. человек населения) |
188,8 |
188 |
195,9 |
|
6. |
Смертность населения от злокачественных новообразований (число умерших от новообразований, на 100 тыс. человек населения) |
187,5 |
186,71 |
194,4 |
|
7. |
Смертность населения от туберкулеза, в том числе городского, сельского населения (случаев на 100 тыс. человек населения) |
12,5 |
12,3 |
12,8 |
|
8. |
Смертность населения в трудоспособном возрасте (число умерших в трудоспособном возрасте на 100 тыс. человек населения) |
670 |
610,4 |
985,6 |
|
9. |
Доля умерших в трудоспособном возрасте на дому в общем количестве умерших в трудоспособном возрасте |
38,5 |
35 |
54 |
|
10. |
Смертность населения в трудоспособном возрасте от болезней системы кровообращения (число умерших от болезней системы кровообращения на 100 тыс. человек населения) |
192 |
184,2 |
293,0 |
|
11. |
Материнская смертность (на 100 тыс. родившихся живыми) |
8,3 |
8,3 |
8,3 |
|
12. |
Младенческая смертность (на 1000 родившихся живыми, в том числе в городской и сельской местности) |
5,7 |
5,7 |
5,7 |
|
13. |
Доля умерших в возрасте до 1 года на дому в общем количестве умерших в возрасте до 1 года |
22,1 |
15,1 |
37,1 |
|
14. |
Смертность детей в возрасте 0 - 4 лет (на 100 тыс. человек населения соответствующего возраста) |
173 |
170 |
190 |
|
15. |
Доля умерших в возрасте 0 - 4 лет на дому в общем количестве умерших в возрасте 0 - 4 лет |
16,9 |
9,7 |
32,8 |
|
16. |
Смертность детей в возрасте 0 - 17 лет (на 100 тыс. человек населения соответствующего возраста) |
79 |
71,2 |
112 |
|
17. |
Доля умерших в возрасте 0 - 17 лет на дому в общем количестве умерших в возрасте 0 - 17 лет |
17,1 |
10,8 |
28,8 |
|
18. |
Удельный вес пациентов, больных злокачественными новообразованиями, состоящих на учете с момента установления диагноза 5 лет и более, в общем числе пациентов со злокачественными новообразованиями, состоящих на учете (процентов) |
56,2 |
||
|
19. |
Удельный вес числа пациентов со злокачественными новообразованиями, выявленными на ранних стадиях, в общем числе пациентов с впервые выявленными злокачественными новообразованиями (процентов) |
50 |
||
|
20. |
Обеспеченность населения врачами (на 10 тыс. человек населения), всего: в том числе: |
39,1 |
45,1 |
20 |
|
20.1 |
обеспеченность населения врачами (на 10 тыс. человек населения), оказывающими медицинскую помощь в амбулаторных условиях |
20,8 |
20,5 |
22,3 |
|
20.2 |
обеспеченность населения врачами (на 10 тыс. человек населения), в том числе оказывающими медицинскую помощь в стационарных условиях |
15,7 |
18,7 |
7 |
|
21. |
Обеспеченность населения средним медицинским персоналом (на 10 тыс. человек населения), в том числе оказывающим медицинскую помощь в амбулаторных и стационарных условиях |
127,9 |
133 |
92,4 |
|
21.1 |
оказывающим медицинскую помощь в амбулаторных условиях |
56,9 |
58,2 |
50,7 |
|
21.2 |
оказывающим медицинскую помощь в стационарных условиях |
52,9 |
61,8 |
22,5 |
|
22. |
Средняя длительность лечения в медицинских организациях, оказывающих медицинскую помощь в стационарных условиях (койко-дни) |
11,6 |
||
|
23. |
Эффективность деятельности медицинских организаций, в том числе расположенных в городской и сельской местности (на основе оценки выполнения функции врачебной должности, показателей рационального и целевого использования коечного фонда): |
|
||
|
23.1 |
коэффициент выполнения функции врачебной должности, не менее (процентов) |
98 |
98 |
98 |
|
23.2 |
коэффициент рационального использования коечного фонда, не менее (процентов) |
98,5 |
98,5 |
98,5 |
|
24. |
Удельный вес расходов на оказание медицинской помощи в условиях дневных стационаров в общих расходах на территориальную программу (процентов) |
4 |
||
|
25. |
Удельный вес расходов на оказание медицинской помощи в амбулаторных условиях в неотложной форме в общих расходах на территориальную программу (процентов) |
2,1 |
||
|
26. |
Полнота охвата профилактическими осмотрами детей, в том числе проживающих в городской и сельской местности (процентов) |
96,2 |
96,2 |
96,2 |
|
27. |
Удельный вес числа пациентов, получивших специализированную медицинскую помощь в стационарных условиях в федеральных медицинских организациях, в общем числе пациентов, которым была оказана медицинская помощь в стационарных условиях в рамках территориальной программы обязательного медицинского страхования (процентов) |
0,5 |
||
|
28. |
Удельный вес числа пациентов, получивших специализированную медицинскую помощь в стационарных условиях в федеральных медицинских организациях, в общем числе пациентов, которым была оказана медицинская помощь в стационарных условиях в рамках территориальной программы обязательного медицинского страхования, из расчета объемов высокотехнологичной помощи (процентов) |
11 |
||
|
29. |
Число лиц, проживающих в сельской местности, которым оказана скорая медицинская помощь (на 1000 сельского населения) |
240 |
||
|
30. |
Удельный вес фельдшерско-акушерских пунктов, находящихся в аварийном состоянии и требующих капитального ремонта, в общем количестве фельдшерско-акушерских пунктов (процентов) |
6 |
||
|
31. |
Доля выездов бригад скорой медицинской помощи со временем доезда до пациента менее 20 минут с момента вызова в общем количестве вызовов (процентов) |
94,8 |
||
|
32. |
Удельный вес числа пациентов с инфарктом миокарда, госпитализированных в первые 6 часов от начала заболевания, в общем количестве госпитализированных пациентов с инфарктом миокарда (процентов) |
52 |
||
|
33. |
Удельный вес числа пациентов с острым инфарктом миокарда, которым проведена тромболитическая терапия, в общем количестве пациентов с острым инфарктом миокарда (процентов) |
29,6 |
||
|
34. |
Удельный вес числа пациентов с острым инфарктом миокарда, которым проведено стентирование коронарных артерий, в общем количестве пациентов с острым инфарктом миокарда (процентов) |
21 |
||
|
35. |
Количество проведенных выездной бригадой скорой медицинской помощи тромболизисов у пациентов с острым и повторным инфарктом миокарда в расчете на 100 пациентов с острым и повторным инфарктом миокарда, которым оказана медицинская помощь выездными бригадами скорой медицинской помощи |
6 |
||
|
36. |
Удельный вес числа пациентов с острыми цереброваскулярными болезнями, госпитализированных в первые 6 часов от начала заболевания, в общем количестве госпитализированных пациентов с острыми цереброваскулярными болезнями (процентов) |
15 |
||
|
37. |
Удельный вес числа пациентов с острым ишемическим инсультом, которым проведена тромболитическая терапия в первые 6 часов госпитализации, в общем количестве пациентов с острым ишемическим инсультом (процентов) |
2,5 |
||
|
38. |
Доля впервые выявленных случаев туберкулеза в ранней стадии в общем количестве случаев выявленного туберкулеза в течение года |
60,3 |
||
|
39. |
Доля впервые выявленных случаев онкологических заболеваний на ранних стадиях (I и II стадии) в общем количестве выявленных случаев онкологических заболеваний в течение года |
46
|
||
Через центры и офисы «Мои документы» для населения предусмотрена возможность получения государственных услуг, оказываемых Министерством здравоохранения Республики Коми, в том числе в электронном виде
Адреса и режимах работы центров и офисов «Мои документы» на территории Республики Коми





